こんにちは! ネジです!
今回のテーマは「薬の副作用」です。
薬と副作用は切っても切り離せないものですが、「なぜ、副作用が起きるのか?」を知ることで薬への理解が深まり、服用の不安を小さくすることができると思います。
また、副作用による影響を最小限にすることが薬剤師が存在する意味だと個人的に考えています。
基本的に薬の副作用は3つに分類されると言われているため、その説明と具体例を説明していきたいと思います。
Contents
薬の副作用の3つの分類
薬の副作用は以下の3つに分類されると言われています。
・薬理作用による副作用
・薬物毒性による副作用
・薬物過敏症(アレルギー)による副作用
頻度や重症度については個々の症例によるため、断言することはできませんが、一般的な頻度としては「薬理作用による副作用」が一番多く、その次に「薬物毒性による副作用」続き、「薬物過敏症による副作用」が稀に起こるものと考えています。
また、重症度は頻度とは逆であり、「薬物過敏症による副作用」>「薬物毒性による副作用」≧「薬理作用による副作用」となると考えてもらえると良いかと思います。
副作用の理由が分かっているものとしては上記の3つに分けられますが、「機序不明の副作用」も存在します。”機序(きじょ)”は”メカニズム”という意味の言葉です。
つまり、なぜ副作用が起こったのかが正確には把握できていないという場合もあります。
薬理作用による副作用
「薬理作用による副作用」はさらに以下のように分類できます。
・薬の効果が強く出ることで起きる副作用
・二次的な作用で起きる副作用
・薬の効果がなくなる際に起きる副作用
薬理作用の例については第1回の連載でも少し説明をしました。

第1回では薬が効果を出すための方法としてスイッチである受容体に作用するという方法を説明しましたがそれ以外にも様々な薬の働き方があります。
・身体の中で酵素の働きを抑える
・身体にとって良い働きをする物質を補充する
・身体の中にある物質と似た物質を補充する
代表的な薬の働き方としては受容体の関わるもの以外にも上記のようなものがあります。
今回は酵素の働きを抑える薬を例としたいと思います。

- 物質Aが物質Bに変わるための反応1は酵素Aが必要
- 物質Bが物質Cに変わるための反応2は酵素Bが必要
身体の中では上の図のような反応が何回も続き、身体に必要な様々物質を作っています。
酵素は身体の中の様々な反応を起こりやすくするために必要なものであり、酵素が働かなければ反応が起きなくなるもしくは少しずつしか起こらなくなります。
その中で酵素の働きを抑える薬は以下のどちらかのように働きます。
物質Cが身体にとってあまり良くない物質である場合に、酵素Aもしくは酵素Bを働けなくすることで物質Cが作られにくくする
物質Bが良い物質の場合は、酵素Bを働けなくすることで物質Bが物質Cになる反応2を抑え、物質Bが身体の中で長く働けるようにする
例としては前者がコレステロールや尿酸を下げる薬、後者はDPP-4阻害薬という糖尿病の薬などが挙げられます。
今回はこのDPP-4阻害薬から具体的な副作用の例を説明します。
DPP-4阻害薬の副作用
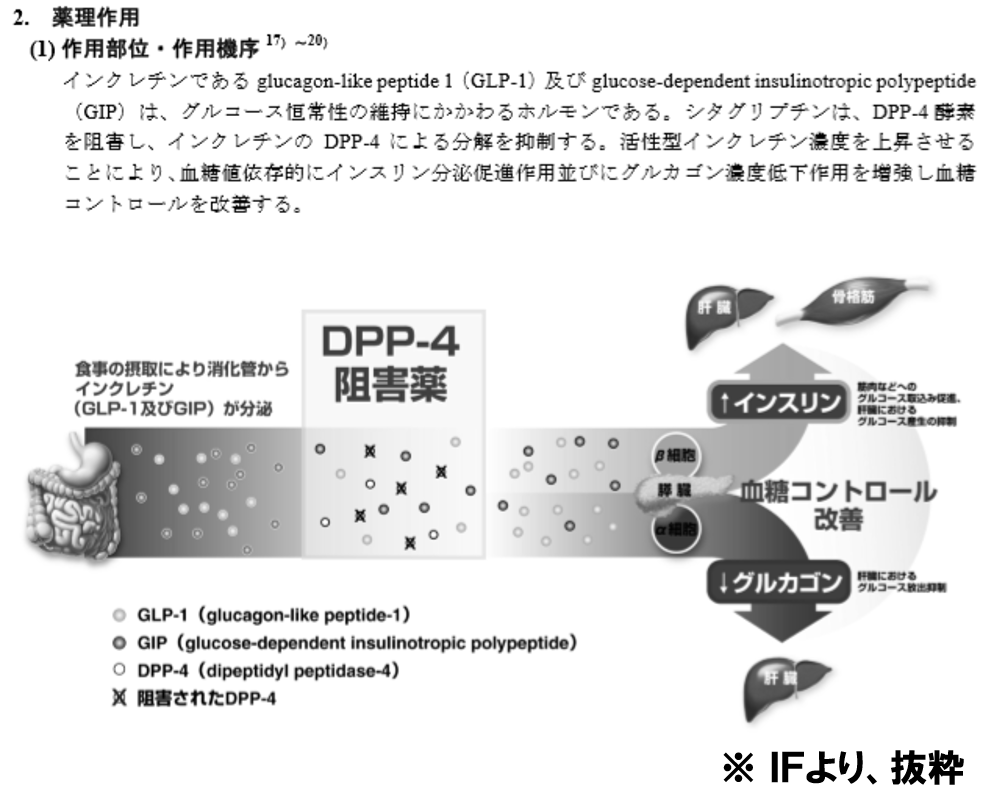
血糖値を下げるDPP-4阻害薬は、インクレチンという血糖値を下げるためのホルモンがジぺプチジルペプチダーゼ-4(DPP-4)という酵素によって分解されるのを抑えます。
つまり、糖尿病患者においてインクレチンという物質が血糖値を下げてくれる良い物質のため、長く効果を出せるようにインクレチンが分解される反応を抑えようという薬です。
しかし、インクレチンは胃腸の動きを弱くする作用もあるため、インクレチンが長い時間働けるようになることで腸の動きが悪くなり、便秘になってしまうことがあります。
今回のケースは「薬理作用による副作用」の中でも「二次的な作用で起きる副作用」にあたります。
ちなみにDPP-4阻害薬にはジャヌビア®、グラクティブ®、トラゼンタ®、エクア®、ネシーナ®、テネリア®、スイニー®と言った商品名で発売されています。
薬物毒性による副作用
「薬物毒性による副作用」は以下のような特徴があります。
・薬の通過刺激などによって起こる
・肝臓や腎臓など、薬を身体から出すための臓器で起きやすい
・投与量や期間に依存するため、検査によるチェックが重要
薬の通過刺激というのは薬という化学物質が触れることで起きる刺激のことです。
薬に刺激性がある場合には薬をコーティングして胃腸への負担を少なくするなど、様々な工夫がなされていますが、血液中に入った薬が集まりやすい腎臓や肝臓には負担がかかりやすいため、検査値等の確認で早期のうちに対処することが重要です。
「薬物毒性による副作用」は通常の投与量では起こりにくく、起こった場合でも軽微であることが多いため、経過を見ながら継続する場合もあります。
薬物過敏症(アレルギー)による副作用
「薬物過敏症による副作用」は以下のような特徴があります。
・症状が出てしまったら直ちに中止する必要がある
・個人の体質によるもののため、予測が難しい
・構造の似ている薬でも起きる可能性があるため、注意が必要
「薬物過敏症による副作用」は患者の体質に薬が合わないことで起きる副作用であり、症状も重くなりやすいです。
症状は薬を服用してすぐに起きることが多く、皮膚の掻痒感や発心、発熱や呼吸困難などが症状として現れます。
薬の構造については、以下の記事でも触れていますが、同じような薬効を出す薬が似たような構造を持つだけでなく、全く違う効果を出す薬でも一部に似たような構造を持っている場合もあるため、注意が必要です。
「薬物過敏症による副作用」が出た場合には、症状を実感できるはずなのでまずは服用を中止し、薬をもらった薬局や受診した医療機関へ連絡を取り、適切な処置を受けることが重要です。
もしかしたらと思った場合には、まず電話をしてみてください。
副作用とそのリスク

私は副作用をコップからこぼれる水のようなものだと考えています。
個人個人で形や大きさの違うコップが存在し、コップは薬の使用や持病など様々な理由で満たされていきます。
コップにどの程度空き容量があったか、この薬を使うことでどの程度の水を灌ぐことになるのかは個人の背景により異なるため、そのコップから水がこぼれる瞬間=副作用が現れるリスクは個人で違うという考え方です。
さらに言えば、コップから水がこぼれても患者さん自身が気が付いていない場合などもあるかもしれません。
副作用と禁忌
“禁忌(きんき)”とは、”してはいけないこと”という意味であり、薬の説明書である添付文書には、「○○な患者には投与しないこと」などと記載があります。
これは「薬を使うことで得られる利益よりも、薬を使うことで被る不利益が大きくなる可能性が高い場合」に設定されており、これは「薬理作用による副作用」から予測されているものです。
「薬物過敏症による副作用」は個人の体質によるもののため、予測がしにくいということも特徴ですが、「薬理作用による副作用」は予測が可能です。
薬局で「このような病気はないか?」、「薬を飲んで体調が悪くなったことはないか?」等の質問をされた経験がある方もいると思いますが、上記のような予測できる副作用から患者さんを守るための確認だったりします。
持病を悪化させる薬を飲ませないように、アレルギーを再度起こさないように、と考えての質問ですので、面倒に感じることもあるかと思いますが、このような質問には都度答えて頂けると一薬剤師として嬉しく思います。
まとめ
では、今回のまとめです。
・副作用は3つに分類される
・薬理作用による副作用は予測できるが、アレルギーは予測できない
・個人によってリスクは違うため、一括りにはできない
薬剤師は薬の適正使用を促すための職業ですので、「薬を使い始めてから少し変わったな」ということがあれば、薬をもらった薬局の薬剤師に質問をしてみてください。
問題がない場合は不安を解消できるかと思いますし、薬の副作用だった場合には様子を見ながら継続しても問題ないものか、すぐに変更するべきかを検討し、場合によっては医師へ連絡を取り、薬が変更となることもあります。
初めにも書いたように薬と副作用は切り離せないものなので、体調の悪化や精神的な不安のない状態で薬物療法を続けていくことが重要だと考えていますので、今回の記事がその一助になると幸いです。
では、次回もよろしくお願いします!