こんにちは! ネジです!
今回は以下の記事の実践編です。

上記の記事は「定常状態の有無を調べる」というテーマでしたが、今回はもう一歩踏み込んだ内容として
「実際の現場での使い方を学ぼう」
という趣旨の記事です。
今回はRitschel理論などの説明は省きますので、気になる方は以前の記事を読んでから読み進めて頂けるとわかりやすいかと思います。
では、始めていきましょう!
Contents
定常状態のある薬とない薬の違い
さっそくですが、定常状態のある薬とない薬の違いは大きく以下の2点だと考えています。

定常状態のある薬は定常状態になった(消失半減期の4~5倍程度の時間が経過した)後に薬効が安定するため、薬効の安定に時間がかかります。
また、加齢や様々な疾患、他の薬剤の服用等により腎臓からの排泄や肝臓での代謝が低下した場合、体内からの薬の消失が遅延します。消失半減期が延長すれば、定常状態のある薬では蓄積率(R)の変動が起きます。
蓄積率は単回投与に比べて、繰り返し投与で定常状態になったときに血中濃度が何倍になるかというパラメータです。
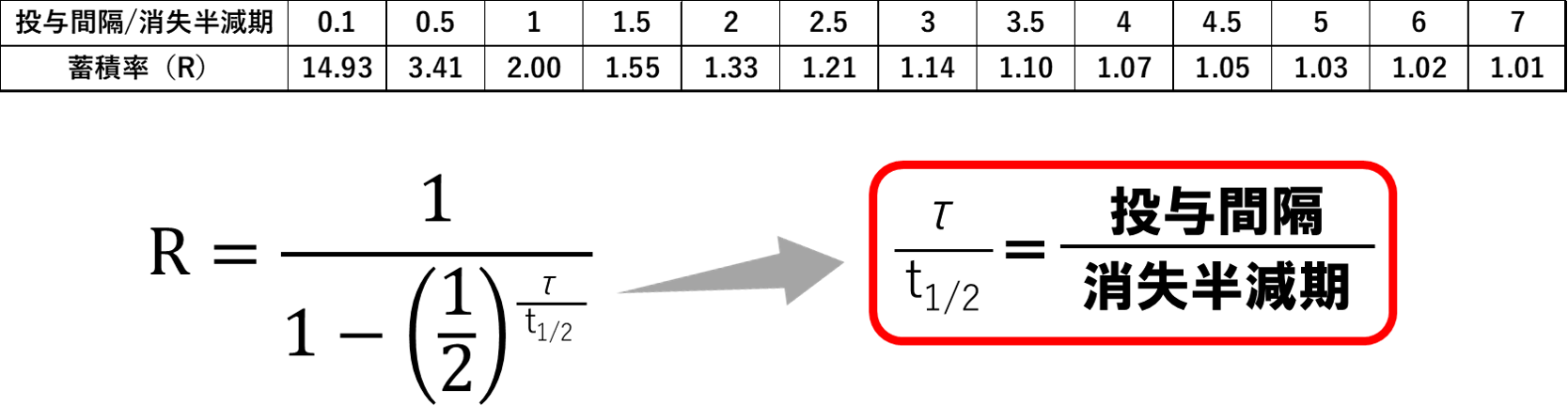
蓄積率(R)は上記の式で計算できますが、Ritschel理論の式が入っていることが分かるかと思います。
「投与間隔/消失半減期」の計算結果で蓄積率がどのように変動するかを表にしましたが、「投与間隔/消失半減期」が小さくなればなるほど蓄積率が大きくなることが分かるかと思います。
例を挙げると以下のようになります。

例1が定常状態のある薬、例2が定常状態のない薬の例ですが、消失半減期が同じく2倍に延長したとしても蓄積率はそれぞれ1.7倍と1.2倍で異なります。
上述の通り、蓄積率は単回投与に比べて定常状態の血中濃度が何倍ぐらいになるかというパラメータなので定常状態のある薬では薬効が1.7倍、定常状態のない薬では1.2倍となります。
例2は単回投与で薬効を発揮する定常状態のない薬でしたが、消失半減期の延長で定常状態を持つようになります。しかし、蓄積率の変動はそこまで大きくありません。
例1のようにもともと定常状態がある薬の排泄が遅延すると蓄積率が大きくなりやすいことを理解して頂けたかと思います。
次は具体例を挙げて考えてみたいと思います。
定常状態の有無による違いの具体例

NSAIDsと定常状態
薬物動態と薬効が比例するため、定常状態について理解しやすいのがNSAIDs(非ステロイド性抗炎症薬)です。
まず、代表的なNSAIDsの用法と消失半減期およびRitschel理論による計算結果を表にしましたのでご覧ください。
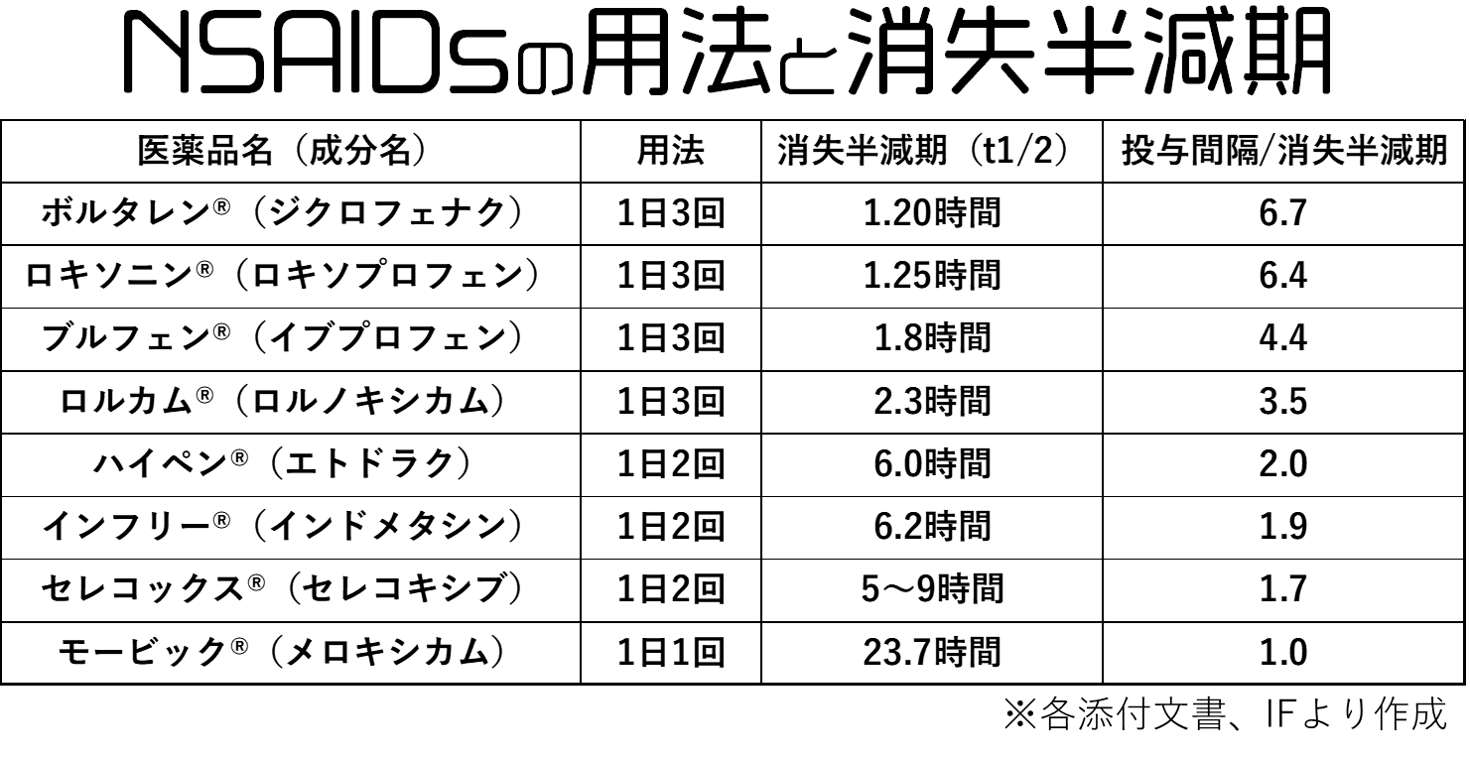
上記の表からも消失半減期が短いほど1日の服用回数が多く、消失半減期が長くなるごとに1日2回や1日1回の服用で問題ないことが分かるかと思います。
また、1日2回と1日1回の薬剤についてはRitschel理論から定常状態を持つことが分かります。(投与間隔/消失半減期<3)
そのため、1日2回のハイペン®、インフリー®、セレコックス®は消失半減期の4~5倍である24~45時間程度で定常状態になり、モービック®は23.7時間の4~5倍である95~119時間程度で定常状態になると考えられます。
言い換えれば1日3回のNSIADsは単回投与の時点である程度期待される効果を発揮するが、1日2回・1日1回のNSAIDsが効果を出すためには服用後2日程度~5日程度の時間が必要となると言えます。
また、モービック®はもともとの消失半減期長いため、何かしらの影響で消失半減期が延長すると血中濃度が高くなりやすく、薬効が強くなりやすい薬剤とも言えます。
NSAIDsの副作用として消化器症状や浮腫などが有名ですが、このような副作用も薬理作用による影響のため、モービック®では服用期間の途中で身体からの消失の遅延が起きた場合に他のNSIDAsよりも副作用が発現しやすくなるとも言えます。
定常状態の有無と薬剤間の薬効の強弱は関係がないため、モービック®が副作用の起きやすい薬剤というわけではありませんが、代謝・排泄能力がどれほど残っているかで個人差が出やすいと考えることができるわけです。
また、セレコックスは高齢女性で特に薬物動態が変動しやすいと言われている薬剤です。
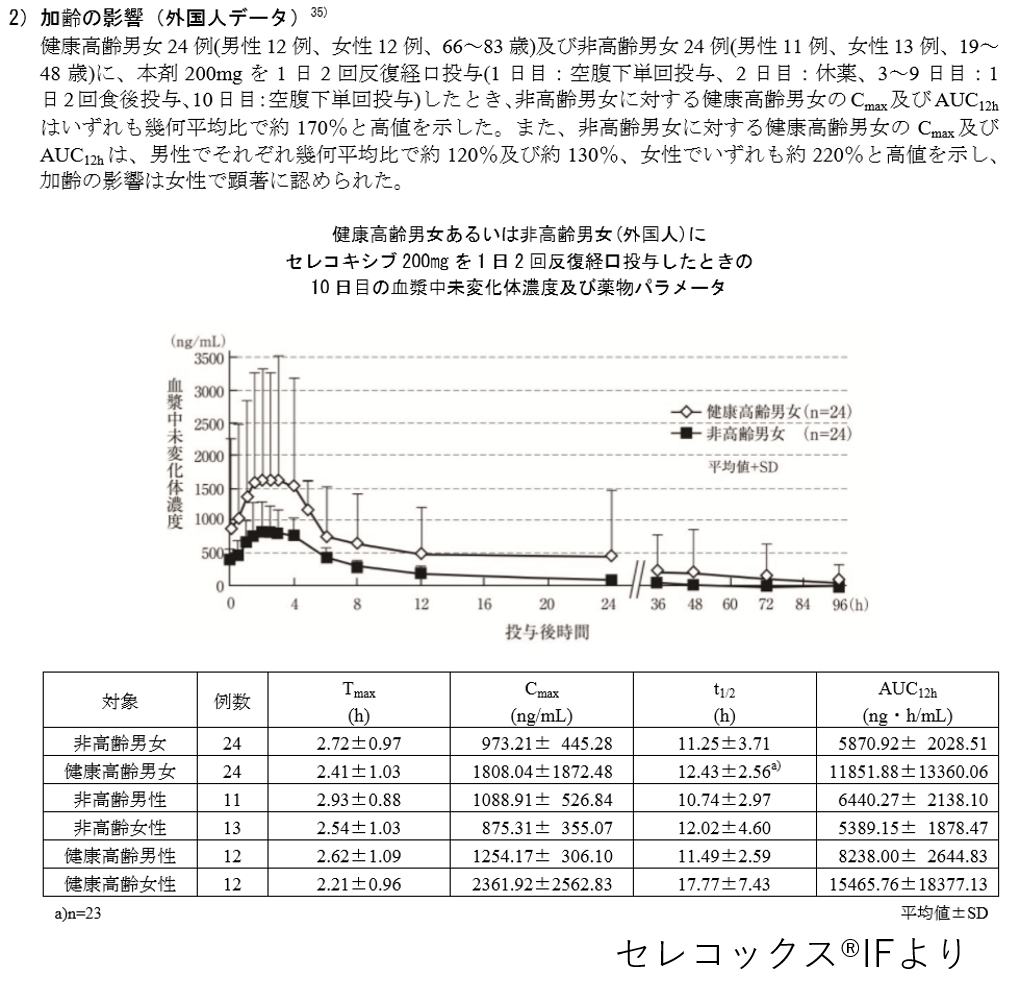
添付文書では健康成人の消失半減期は5~9時間でしたが、高齢女性では消失半減期が平均でも約18時間となっていることがわかります。
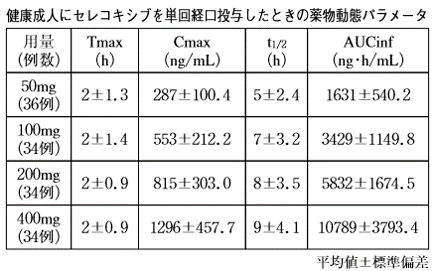
「高齢女性では腎機能が相対的に低いため」など理由を考えることはできますが、このような結果になった明確な理由は示されていません。
そもそもですが、どの薬剤においても薬物動態パラメータを測定する際の被験者数(n数)は多くても数十人程度であることから、何らかの理由で偏りが出ている可能性もあります。
しかし、そのような集団が一定数存在するのであれば実際に出会う「セレコックス®を服用している高齢の女性患者」は1日1回投与でも定常状態を持ち、1日2回の服用では想定よりも薬剤が体内に蓄積されやすい状態になっている可能性も考えられます。
そのため、このような場合はモービック®と同じように副作用への注意が必要になります。
添付文書を見る際の注意点 ~インフリー®~
余談ですが、インフリー®は「インドメタシン ファルネシル」が正しい成分名であり、インフリー®の添付文書を見ると消失半減期は1.5時間です。
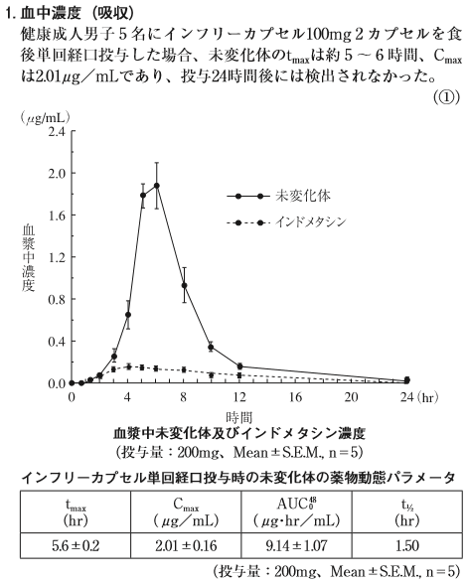
注意が必要なのは添付文書に記載されている上記の表は”未変化体”の薬物動態パラメータと記載されている点です。
インフリー®は「インドメタシン」にファルネシル基を付与することで脂溶性の「インドメタシン ファルネシル」とし、組織移行性が高く、消化管障害の弱い状態で吸収されるという特徴がある製剤です。
そして「インドメタシン ファルネシル」は”未変化体”であり、活性本体は「インドメタシン」です。
上記の点に注意してインタビューフォーム(IF)を見ると、添付文書の記載は「インドメタシン ファルネシル」の消失半減期であり、活性本体である「インドメタシン」の消失半減期を確認すると6.2時間であることがわかります。
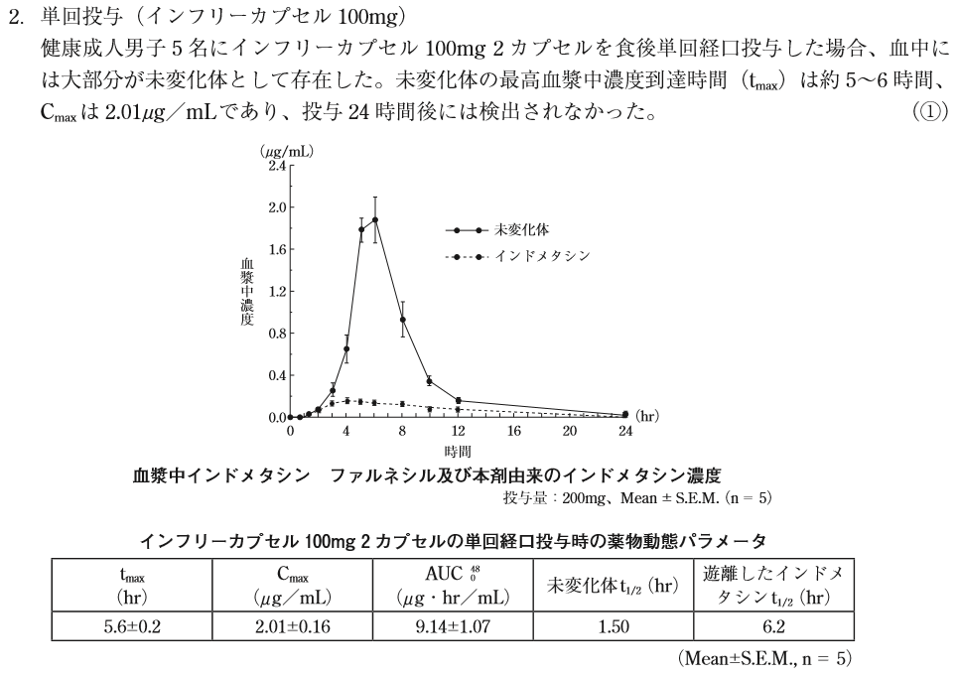
そのため、インフリー®は1日2回投与で薬効を十分に発揮するため添付文書上の用法も1日2回となっているのだと理解できます。
ちなみにファルネシル基の影響で脂溶性となっているため、空腹時服用ではほぼ吸収されないという特徴もあるので覚えておいて損はないかと思います。

選択的抗コリン薬の定常状態
過活動膀胱で使用されるステーブラ®(イミダフェナシン)とベシケア®(ソリフェナシン)も定常状態から薬理作用を考えるのに適した薬剤です。
それぞれの薬物動態パラメータを以下に抜粋します。
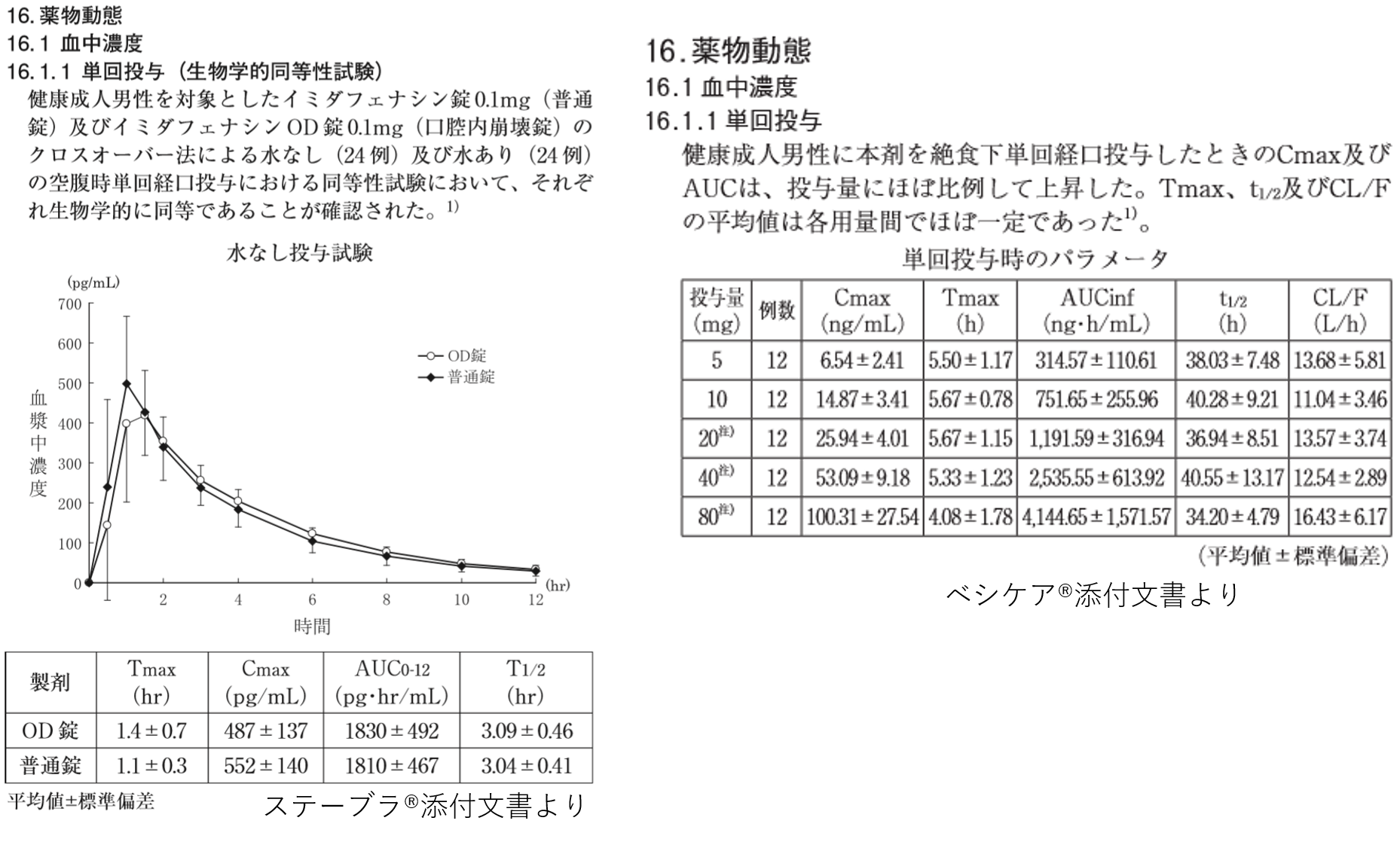
用法が1日2回であるステーブラ®は消失半減期が約3時間で、1日1回のベシケア®は消失半減期が約40時間です。
ここまで読み進めて頂いた方ならステーブラ®とベシケア®のどちらが定常状態のある薬でどちらが定常状態のない薬なのかは理解して頂けているかと思います。
その答えは後程紹介することとしてステーブラ®とベシケア®の違いと言われるものを紹介します。
副作用から見るステーブラ®とベシケア®の違い
論文等の学術的な情報を検索できるGoogle Scholarで
「イミダフェナシン ソリフェナシン」
と検索すると抗コリン薬の副作用を比較した以下のような学会発表の要旨を見つけられます。

この内容を簡単にまとめると、治療前と治療開始1か月後を比較して
イミダフェナシン、ソリフェナシンともに症状は有意に改善
口腔内乾燥のスコアはイミダフェナシンが+0.72、ソリフェナシンが+0.06
便秘のスコアはイミダフェナシンが-0.57、ソリフェナシンが+0.23
抗コリン薬の代表的な薬理作用として「口渇・尿閉・便秘」と学ぶと思います。副作用として学ぶことが多い薬理作用ですね。
今回は「尿閉(尿の回数を減らすこと)」を期待する効果としていますが、「口渇・便秘」は副作用です。
上記のスコアは7段階のVASなので「0~6」の数字で「0」を無症状として「6」に近づけば近づくほど症状がひどい状態を表すものと仮定し、被験者に今の状態はどの数字に近いかを選んでもらったものだと考えられます。
その数値でステーブラ®(イミダフェナシン)をベシケア®(ソリフェナシン)を比較すると
ステーブラ®は口腔内乾燥が副作用として出やすく
ベシケア®は便秘が副作用として出やすい
と言える結果です。
定常状態の有無による副作用の違い ~ネジの考察~
この副作用の違いを定常状態の有無から考えてみたいと思います。
まず、定常状態があるのがベシケア®で定常状態がないのがステーブラ®です。
定常状態があるということは身体の中に薬効を発現するために必要な量の薬が常にある状態と言えます。(今回は扱いませんが「常に必要な薬物がある状態」=「常に薬効が発現する」ではないので注意)
ベシケア®とステーブラ®は薬理作用から体内の薬物量と薬効が比例すると考えられるため、ベシケア®は定常状態になれば常に薬効が発現しているはずです。
そのため、定常状態に達した後は腸管の運動を抑制も常に起きていると考えられます。
対して定常状態のないステーブラ®は1日2回の服用で消失半減期が3時間程度であることから、腸管の運動をあまり抑制しない時間帯があると言えます。
また、ステーブラ®は単回服用で十分な薬効を発現し、最高血中濃度到達時間(Tmax)が1.5時間程度であることも考えると服用1~2時間後には口渇を感じ始めるはずです。
ベシケア®のTmaxは5.5時間ほどであり、定常状態になるまでは徐々に作用が増強するため、口渇感が最大になるのは消失半減期の4~5倍の時間が経過する服用開始後1週間後です。
抗コリン薬である以上、どちらの薬剤も口渇や便秘を切り離して考えることはできませんが、このような違いが先ほどの学会発表にあるようにベシケア®では便秘が起きやすく、ステーブラ®では口渇が起きやすい(感じやすい)という結果になっているのではないかと考えています。
上記の内容は1つの考察であり、検証されたものではありません。
また、学会発表の内容自体も母集団を変えれば違う結果になった可能性も十分にあるため、間違いがないとは言いきれません。
ただ、薬剤師として薬物動態を考える際にこのような考え方もあるという参考になると幸いです。
Ca拮抗薬の定常状態
Ca拮抗薬も薬効と血中濃度が比例するために定常状態を理解するために適しています。
Ca拮抗薬の代表と言えば、アムロジピンとニフェジピンかなと個人的には考えているのでその2剤を比較していきます。
アムロジピンと定常状態
アムロジピンの薬物動態パラメータを以下に示します。

アムロジピンは消失半減期が約37時間と長く、1日1回の服用です。投与間隔/消失半減期の計算結果は0.65となり、定常状態のある薬です。
降圧効果も良好なため、標準的な高血圧治療に選択されやすい薬剤というイメージですね。
血中濃度は服用初日から定常状態に向けて徐々に上がっていくため、降圧効果が安定するまでは1週間程度かかります。
また、高齢者や肝機能異常者などでは消失半減期が延長するため、定常状態となるまでに時間がかかる点も注意が必要です。
ニフェジピンと定常状態
もう一方の代表的なCa拮抗薬、ニフェジピンについては製剤学的な側面が面白いため以前に以下の記事を書いています。

ニフェジピンCR錠の薬物動態パラメータを以下に示します。

ニフェジピンはそもそも身体からの消失が早い薬剤であり、その消失の速さから血圧を乱高下させてしまうことで起きる副作用を軽減するためにCR錠という製剤が考えられました。
ニフェジピンの消失半減期は2.5時間程度でカプセル剤の服用は1日3回でしたが、CR錠にすることで1日1回の服用で効果を持続させることができるようになりました。
アムロジピンと同じく1日1回の服用で効果が持続するCR錠ですが、消失半減期を延長させているのではなく、小腸の上部から下部にかけて外層部と内核が溶けるように設計することで作用を持続させるため定常状態のない薬です。
このように製剤的な工夫で効果を持続化している薬剤は定常状態の有無で考えられないため、注意が必要です。
ニフェジピンCR錠はアムロジピンに比べて効果の発現は早く、血圧の変動による体調変化や低血圧症状による一過性のめまい等も感じやすいと考えられます。
そのため、初回服用時などはこのあたりも患者さんに理解して頂きたいですね。
番外編:コニール®(ベニジピン)と定常状態
コニール®は今までの説明してきた内容とは異なる理解が必要になるため、補足として記載させていただきます。
まず、コニール®の薬物動態パラメータです。
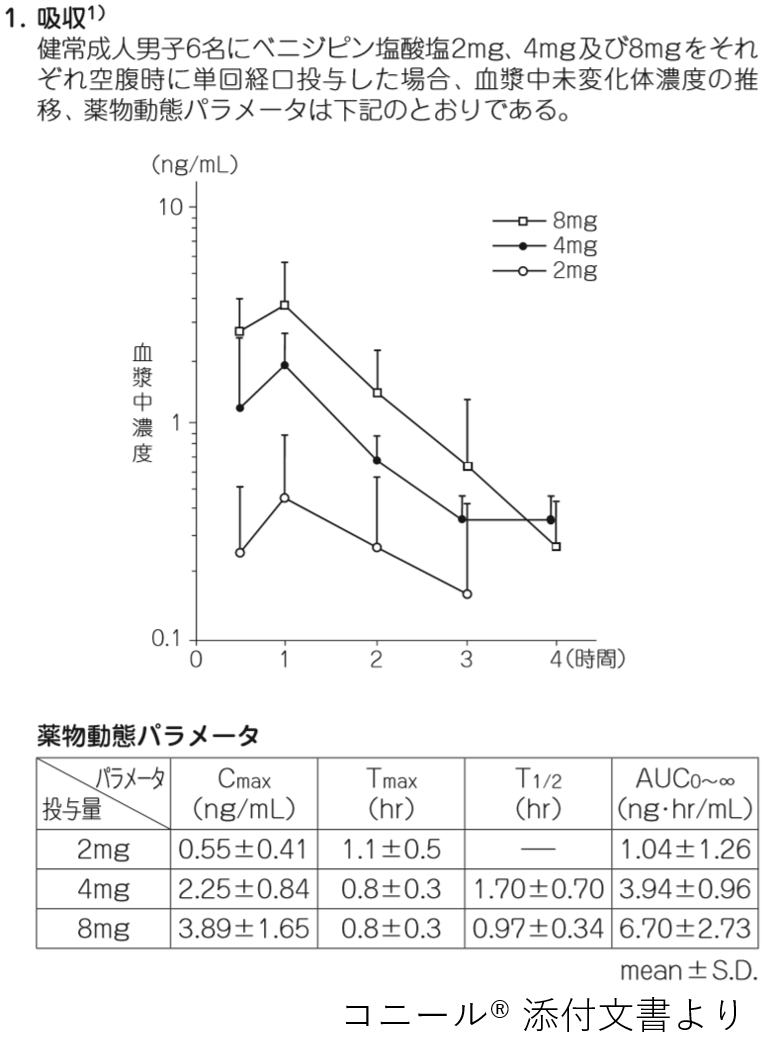
コニール®は高血圧には1日1回で使用されますが、消失半減期は1~2時間程度ととても短い薬剤です。
用法と消失半減期からは定常状態のない薬であることが分かります。

上記の記事とここまでの内容を読んで頂いた方には
「定常状態がないのに1日1回で大丈夫?」
という疑問が出た方もいるかと思います。
1日1回の効果で問題ない理由は血中濃度で測れない特性があるためです。

さらに作用部位・作用機序の項目には以下のような記載があります。
上記のインタビューフォームの抜粋に記載されているように
末梢血管の細胞膜に一度分布した後に作用部位であるDHP結合部位で作用する
という特性が血中濃度や消失半減期と相関しない作用の持続性に繋がっています。
イメージとしては他のCa拮抗薬が細胞膜上のカルシウムチャネルに直接働きかけるのに対して、コニール®は一度細胞膜の中に入り込み、そこからカルシウムチャネルに移動して作用するということです。
コニール®のように薬剤の物性や作用機序等によっては消失半減期の長さや定常状態の有無と薬効が比例しない場合があることも忘れずに理解したいところですね。
まとめ
では、今回のまとめです
定常状態のない薬は単回投与で薬効を発揮
定常状態のある薬は蓄積性がある
パラメータの変動で薬効が変わる場合もある
コニール®のように血中濃度に相関しない場合もある
今回は以前の記事の実践編として実際に存在する薬剤を例に話を進めました。
薬物動態を理解して情報を吟味すると少し違った見え方になることを感じてもらえたら幸いです。
記事でも取り扱ったステーブラ®とセレコックス®は2020年6月に後発品が薬価収載されたので学びなおしとしても役に立てればと思います。
今回の内容のような薬物動態学について学びたいという方にオススメの書籍です↓↓(書影をタップorクリックするとAmazonのサイトに移動します)
『薬がみえる』シリーズは全巻持っていますが、薬物動態学を学びたいならvol.4がとても参考になるかと思います。
また、『実践薬学』は仮想症例などを出しながら物語形式で進むためとても読みやすく幅広く知識を得られる本です。日常業務の中に”学ぶきっかけ”が多くあることを改めて考えさせてくれる内容で生涯研鑽の必要性を実感させられます。
賞与の時期でもありますので自己投資に是非!
これからもマイペースで薬に関する情報等を発信していくつもりです。記事の更新はTwitterでお知らせしていますので気になる方はフォローして頂けると励みになります!
この記事が参考になったという方はSNSでコメントして頂けると嬉しいです!
フォローやコメントをして頂けると更新のペースが早まるかもしれません(笑)
また、この記事自体にもコメント欄があるので感想や質問なども気軽にどうぞ!
では、次回もよろしくお願いします!
















